第15回 糖尿病の合併症2「眼」と「腎」

糖尿病の世界では長年、患者さんの総死亡を減少させる(長生きできる)治療法の確立を目指してきました。ここ最近、SGLT2阻害薬やGLP-1受容体作動薬により総死亡を抑制できたという臨床試験結果が出たことで、各国のガイドラインなどが大きく変わってきています。
糖尿病療養指導士、糖尿病薬物療法認定薬剤師、抗菌化学療法認定薬剤師の資格を持ち、日本糖尿病学会、日本くすりと糖尿病学会、日本化学療法学会に所属する著者が薬剤師の皆さんに知っておいて欲しい糖尿病治療のポイントをご紹介します。

今回は、糖尿病の合併症シリーズ第2弾!(第1弾の記事はこちらをご覧ください)。三大合併症の続きをご説明していきたいと思います。三大合併症は「しめじ」で覚えようとご紹介しました。今回は「しめじ」の「め=眼」の糖尿病性網膜症と、「じ=腎」の糖尿病性腎症についてです。
眼の合併症「糖尿病性網膜症」とは

出典:社会福祉法人恩賜財団済生会
「しめじ」の「め=眼の合併症」です。右の図は、人の眼の模式図です。人の眼の底には網膜と呼ばれる光を感じる細胞が集まっています。ここに、文字通り網のように細い血管が走っており、糖尿病のコントロールが悪いと血管が痛んでいくことになります。医学的には、下の表のように病期が分かれます。ポイントは、早期で自覚症状が現れることは非常に少なく、自覚するのは新生血管が破れ、眼底出血を起こしてからということも少なくないということです。時々、飛蚊症という目の前に黒い点がつきまとうといった症状が出ることもありますが、気にせずそのままにしているという人も少なくありません。しかし、放っておくと最終的に眼底出血を起こし、網膜剥離を引き起こす場合があります。すると光が変換された電気信号が視神経を通って脳に伝わらなくなるため、完全失明となることもあるのです。

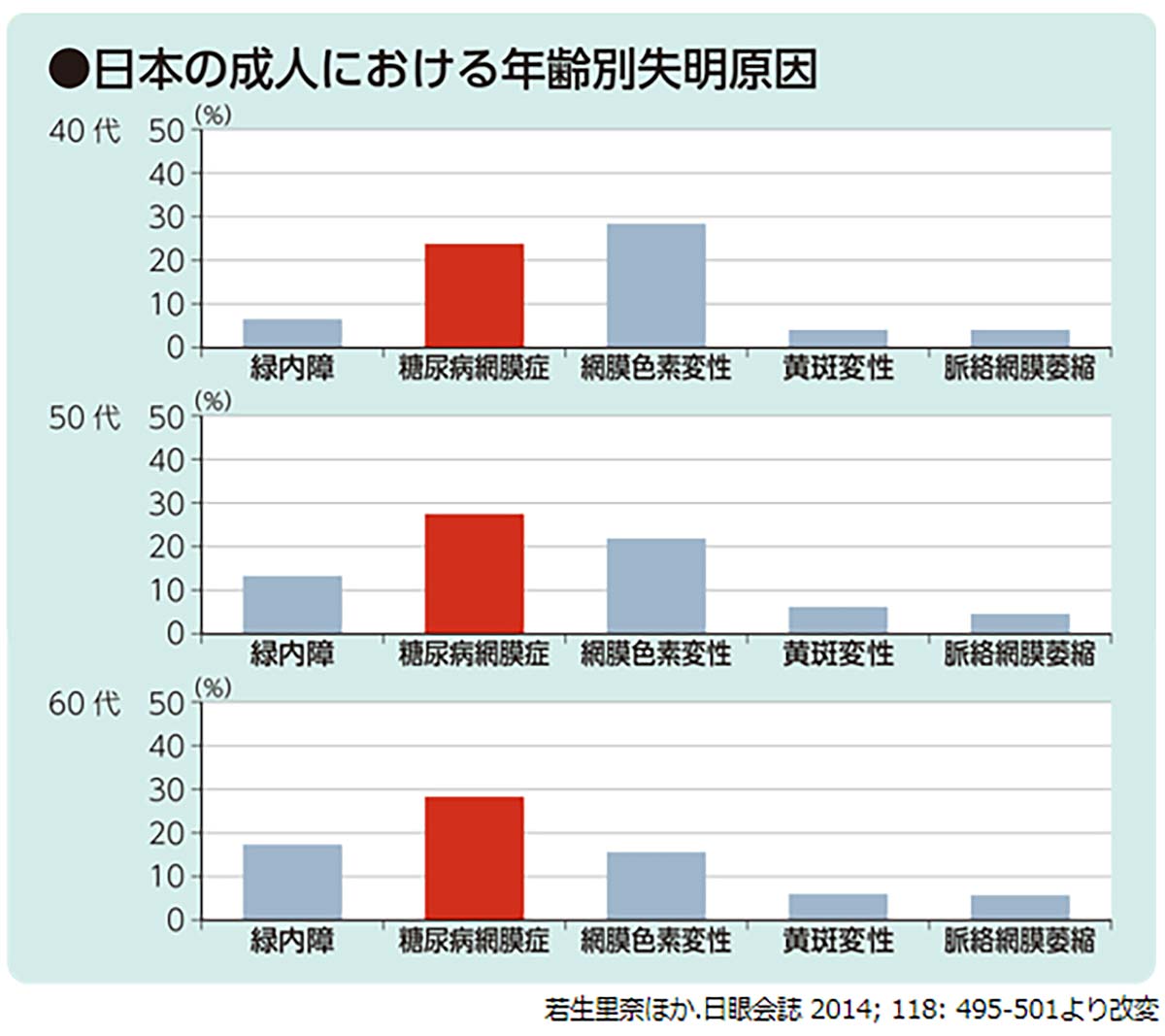
糖尿病性網膜症による失明は年間約3,000人!
日本において、糖尿病性網膜症によって、大人になってから失明する「中途失明」の患者さんは年間約3000人といわれています。失明原因全体の内訳は、50代以上の失明原因の1位が糖尿病性網膜症ということが分かります(下表を参照)。目が見えなくなることは、すぐ命に直結するわけではありませんが、QOLの大幅な低下につながってしまいます。前述の通り、患者さんの多くは自覚がないため、我々医療者は、客観的状態をしっかり説明し、これ以上合併症を進めないために、どのようなことに気を付けなければいけないか周知していく必要があるのです。
具体的に、患者さんに説明するときには、症状が現れていないことが多いです。そのため、「今、視力などに異常がなくても、定期的な確認が必要であること(そのために定期的な眼科受診が必要)」、「血糖値コントロールによって合併症の進行を抑えられるため目標のHbA1cを達成する」といったことを説明しています。
腎の合併症「糖尿病性腎症」とは
三大合併症の最後。「しめじ」の「じ=腎症」について解説しましょう。糖尿病性腎症の病期は以下のように分類されます。詳細は、清書を参照していただくこととして、ここでは、患者さんへのアプローチを中心にご説明していきたいと思います。
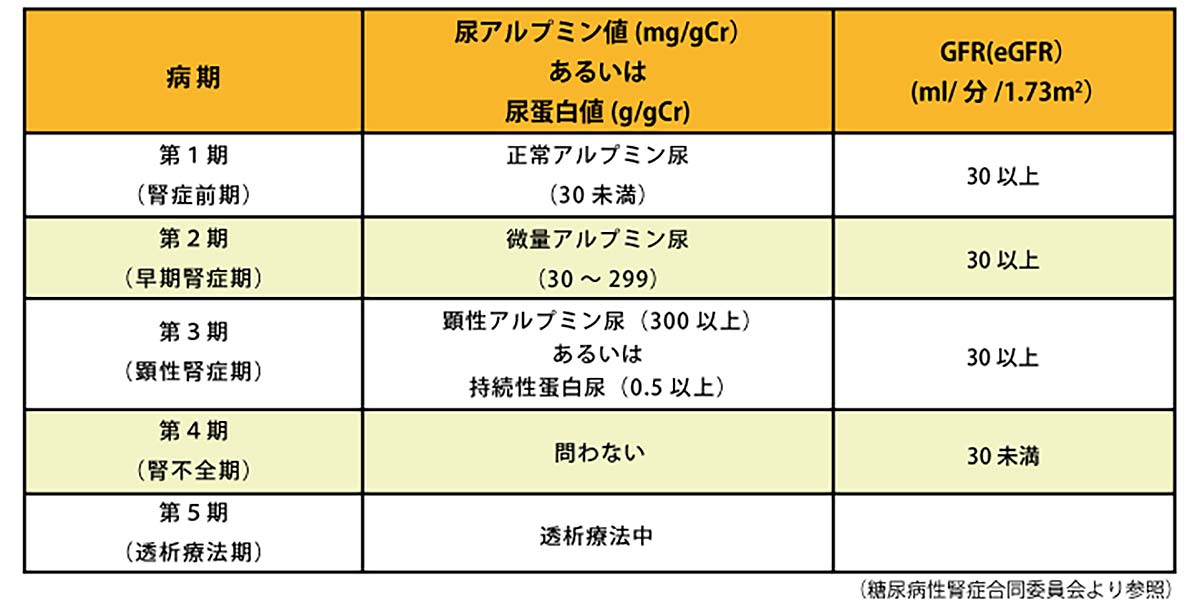
腎症も他の合併症と同様に、かなり病期が進まないと自覚症状は現れません。しかも、症状が現れたとしても、それが直接腎機能の悪化と思えるか?と問われると自信をもって「イエス」とは言い難いところです。定期的な血液検査でCr値の変化、尿中たんぱくの監視などを行うことが大切なポイントです。
日本における慢性透析導入患者数は30万人を超え(2015年時点)、透析導入となる原因疾患として糖尿病の占める割合も増加の一途をたどっています。

ここからは私の患者さんへのアプローチ法を述べさせていただこうと思います。しつこいようですが、自覚症状がなかなか現れないため、「なんともないから大丈夫!」と考えてはいけないこと、さらに腎臓のダメージは、あるところを過ぎると、血糖値をしっかりコントロールしても元に戻りにくくなるポイントがあり、一般的にしんどくなった時には、そのポイントを超えてしまっていることも少なくないことは事前に知っていただく必要があると思っています。糖尿病療養指導では、「怖いことが起こるのは嫌でしょ?だからちゃんとしましょう!」などと、ある意味脅し文句のようなアプローチは行うべきではありませんが、客観的な事実を知ったうえで、患者さん自身が自身の体と治療について考えることは大切であり、そのために必要な情報提供だと考えています。血糖コントロールの真の目的は、患者さんが満足できるQOLを担保することにあるため、我々医療者の支援として、できるだけ自己判断ができるように情報提供することが大切ではないでしょうか?基本的なIC(インフォームドコンセント)の考え方と同様だと思っています。
忘れられない糖尿病性腎症患者さんの事例
これも私の経験上の話にはなりますが、たくさんの重度腎症の患者さんを見てきて、印象に残っている症例がありますので、1例だけご紹介したいと思います。












































.jpg?1743033189)



