どう決める?心房細動患者への検査法と薬剤

現在、脳血管疾患の総患者数は188万人を超え、介護要因の疾患トップ3に入っています。病院やクリニックの外来には多くの患者さんが通院されており、臨床の現場では脳梗塞患者へ服薬指導を行うケースも多いのではないでしょうか。この連載では、内科医の視点から「薬剤師が知っておくと役立つ」脳梗塞の基礎知識や治療の変遷について、できるだけ分かりやすく解説します。
1. 心房細動患者への検査
脳梗塞発症時点で心房細動が指摘されていない患者では、心房細動を見つけ出すためにいくつかの検査を行います。主な検査は検脈、心電図(モニター心電図、ホルター心電図などを含む)、経胸壁心エコー検査、経食道心エコー検査などです。それぞれについて簡単に説明していきます。
1-1.検脈
検脈は皮下に触れる動脈の拍動を触れて観察することです。測定場所は手首が簡便です。非常に簡単な方法ですが、心房細動の検出という意味では非常に重要です1)。
通常であれば「トン、トン、トン」というリズムを刻みますが、心房細動があると「トン、…、…トトトン、トン、」というようにリズムの乱れがあります。
このような検脈をきっかけに心房細動が発見されることもあるだけに、ぜひともやってみると良いと思います。なお、最近はその啓発もポスターも出ています。
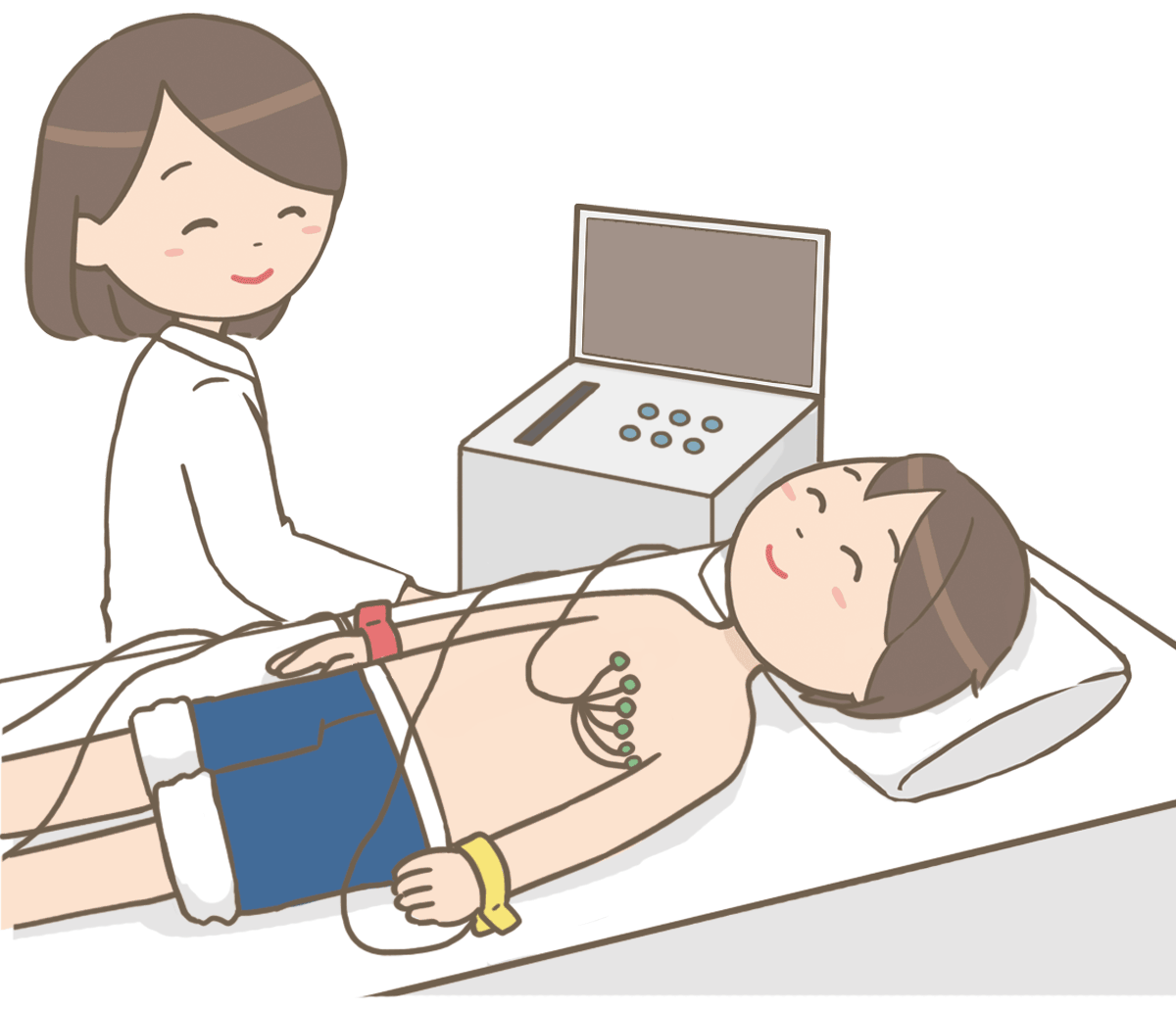
図1. 心電図検査の模式図(看護roo!看護師イラスト集 より引用)
1-2. 心電図(モニター心電図、ホルター心電図などを含む)
心電図は健康診断でお馴染みの検査であり、心房細動を検出する上でとても重要な検査です。それ以外では24時間心電図を継続的に測定するホルター心電図というものがあります。やはり心電図を1回行うだけでは検出できない心房細動があるため、24時間測定すればより検出率を上げられると言えます。
また脳梗塞患者を含め入院中は一定期間モニター心電図を装着することがあります。この入院中のモニター心電図により心電図が検出される場合もあります。さらに、より長い時間測定したい場合は体内に小型心電計を植え込むこともあり、2016年より潜在性脳梗塞の診断(心房細動の検出)に対して保険適応になりました。これらを必要に応じて組み合わせることで未発見の心房細動検出に役立つと言えます1)。
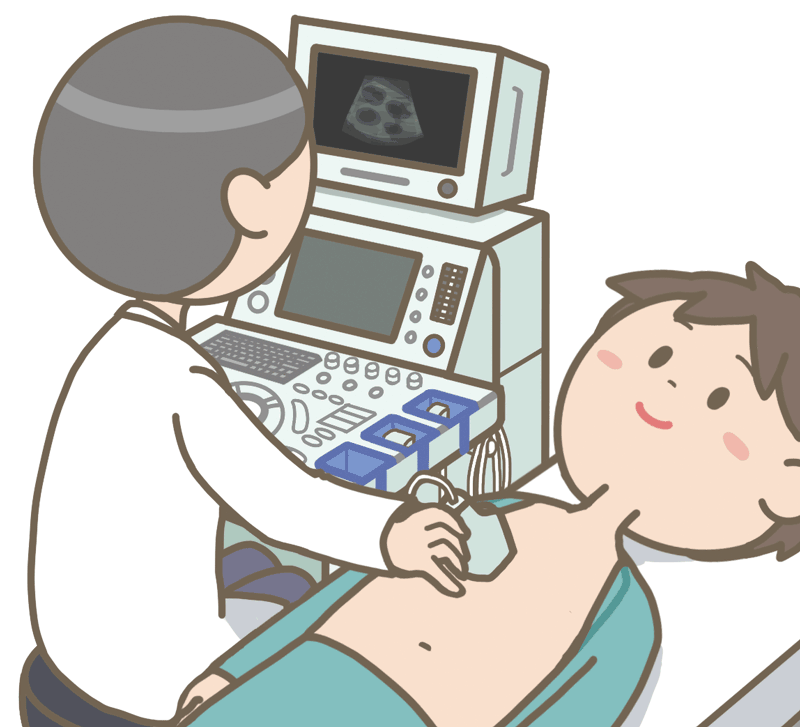
図2. 経胸壁心臓エコー検査の模式図 (看護roo!看護師イラスト集 より引用)
1-3. 経胸壁心エコー検査
心原性脳塞栓症であれば尚更ですが、それ以外の脳梗塞でも心臓の状態(心臓の動き、弁膜症の有無など)を確認することが重要です。経胸壁心エコー検査は外来でも可能な検査の一つで、心機能や心臓内部の構造など得られる情報はとても多い検査です。そして心機能が悪い場合は投薬を含めた治療方針に関わるため入院後比較的早期に実施することが多いと思います。
なお、欠点としては術者の技量に左右され再現性に乏しいことがあります。
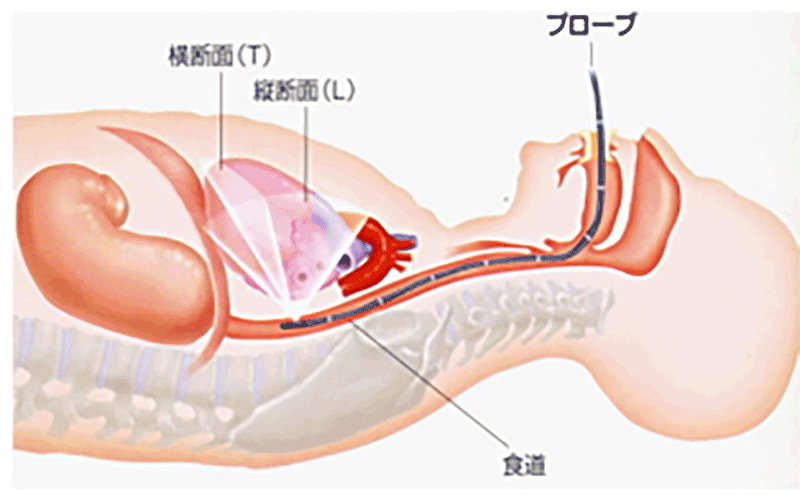
図3. 経食道心エコー検査の模式図
(沼田脳神経外科循環器科病院ホームページ より引用)
1-4. 経食道心エコー検査
口からエコーを挿入して心臓内部をより詳しく見ることができる検査です(実施のイメージは胃の内視鏡と似ています)。
解剖学的に食道と心臓は近い位置にあるため、食道まで到達したエコーから心臓をエコー画像として見ることが可能で、経胸壁心エコーとは違った角度で観察ができます。また大動脈の一部も観察可能で、血管の状態も評価できる検査と言えます。
ただし、これは胃の内視鏡と同じような原理で行われるため、食道手術後の方や口から挿入することにリスクがある患者さんにはできません。
また術中に誤嚥するリスクがあるため、慎重に検査を進める必要があります2)。
2. 心房細動患者のリスク評価
各種検査の結果、心房細動があると判断された患者さんには内服治療を行います。というのも心房細動はごく短時間でも血栓が生じる可能性があるからです。





































.jpg?1743033189)







