【第6回】薬剤師のための糖尿病治療の豆知識
~患者さんの変化に気づき、正しく指導できるようになろう~

薬剤師のための糖尿病治療について考える第6回は、糖尿病治療とは切っても切れないインスリンについて紹介します。さまざまな落とし穴の事例と注意点を丁寧に解説します。
インスリン手技の落とし穴!事例で見る薬剤師が気を付けたいチェックポイント
糖尿病と切り離せないインスリン
今回のテーマはインスリンです。いろいろな医療者の方がインスリンにはお困りになっているのではないかと思います。患者さんからすれば、飲むだけで良いと感じる治療と、自分で注射をするという治療は雲泥の差があるように感じますよね。まあ、インスリンに尻込みするのは、患者さんだけでなく、われわれ医療者にも言えることですが…。
まずは、インスリンについてのチェックすべきポイントについてまとめていきたいと思います。
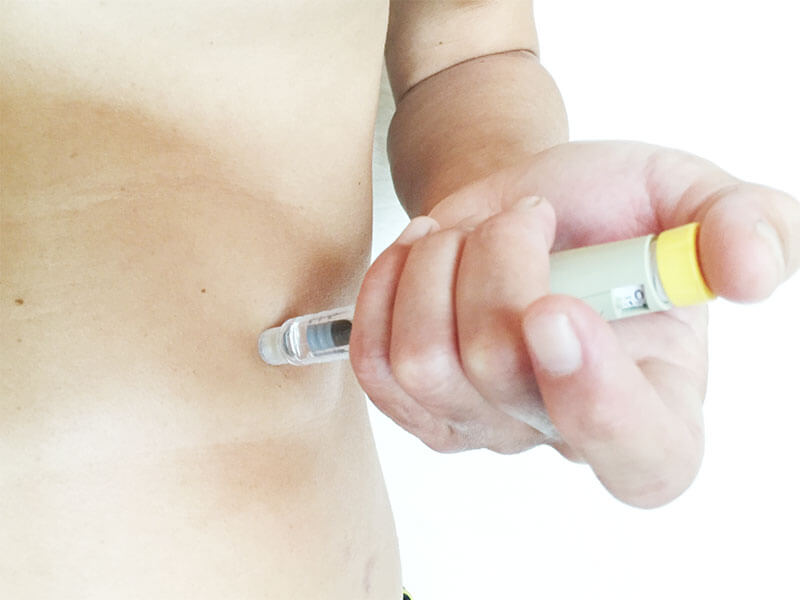
インスリン手技のチェックポイント
みなさん、インスリンの手技を説明するときには、各メーカーさんが作成してくれているパンフレットなどを使って患者さんに説明されていると思います。もちろんそれで問題ないのですが、患者さんはいずれパンフレットを見ずに、独自の方法でインスリン注射を行い始めるかもしれません。そうならないように、チェックしておくべきポイントを挙げていきます。
①混濁製剤の混和
最近では使用する機会がかなり減ってきているかもしれませんが、中間型インスリンの入っている混濁製剤は、使用する前に均一に混和することが必須条件です。まずは、残液が混和できる量残っているかをチェック!その後、しっかり混和できているかを肉眼でチェックする必要があります。
みなさんご存知の通り、混濁しているインスリンの使用直前には、縦方向にゆっくりインスリンを振り、液自体が均一になっているかを確認する必要があります。私の担当する患者さんの中にも、ご自身で素早くペンを振っていたり、不均一のままで打っていて、安定した血糖値にならないという例を多く見てきました。
私は、混濁製剤を使用している患者さんには、目の前で混和の作業をしてもらい、手技が正しいかどうか確認させていただいています。これは意外に大切です。できていない患者さんも多いので注意してもらいたいです。
②針の装着
ここでのポイントは「しっかり消毒し、乾くまで待っているか」「針は真っ直ぐつけており、曲がっていないか」です。チェックしましょう。
③空打ちの施行
これも慣れてくると飛ばしてしまうことが多い手技ではないでしょうか?特に1型の患者さんは要注意です。「空打ちは針先から液が出ることをしっかり確認する」。これが必要です。
④インスリン投与後の待ち時間
インスリンの種類によって秒数は違いますが、個人的な見解では、患者さんが暮らしている地方によって、推奨する秒数を変えるべきではないかと考えます。全員が時計を見て秒数を確認するとは限らないため、感覚でのカウントとなる場合を想定すべきです。
一般論ですがせっかちな地域の患者さん(どこの地域かはコンプライアンスの関係で明示できません(笑))には、少し長めの10秒程度待ってもらってもいいのではないでしょうか?大切なのは液だれなどが起こっていないことを確認することです。
⑤打つ場所のローテーション
硬結(リポハイパートロフィー、インスリンボールとも言います)を作らないために行う打つ場所のローテーションにもポイントがあります。同じ場所に打たないようにしてくださいとだけ伝えると、さまざまな落とし穴が待っています。
例えば、右→左→右と順番に打っている患者さんは、右は大体この辺、左も大体この辺と決まってしまい、気づいたときにはお腹にパンダマークのようなリポハイパートロフィー(硬結)ができあがっていることも少なくありません。
私は、広い腹部のある場所からインスリンを打ち始めたら、そこから指幅2本分くらいあけて下にずらしていき、下まで行けば横にずらし、さらに上にずらしていく、つまりジグザグで打つようにと指導しています。「片方の腹部で2週間程度打ち、逆の腹部にうつるように」と2週間を目安としています。
打った場所を正確に覚えておくことも難しいですね。狭すぎる間の開け方をすると意図せず投与場所が重複する可能性が高くなり、大きすぎる間の開け方では、同じ場所に回ってくるスパンが早くなってしまいます。
リポハイパートロフィー(硬結)の見つけ方
正直なところ、明らかなリポハイパートロフィー以外は、慣れた人が触診しなければ気づけない可能性があると思います。まずは、長期間インスリンを使用している患者さん、心当たりがないのに血糖値が悪化傾向にあり、インスリンが増量されてもあまり改善を認めない患者さん、もしくは、血糖値が不安定な患者さんなら、硬結を疑いましょう。
硬結を見つけたからといって、すぐに「打つ場所を変えてください」と伝えるのは厳禁です。















































